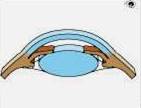
El glaucoma agudo (mecanismo del bloqueo pupilar) se comporta como sigue:
Sección transversal de un segmento
anterior sano (imagen de la izquierda)

En la imagen de la derecha. Arriba, en un emétrope anciano (no tiene ningún error refractivo). El engrosamiento del cristalino ha reducido la profundidad de la cámara anterior y ha empujado el iris adelante. Abajo se muestra un corte transversal del segmento anterior de un ojo hipermetrópico. A medida que envejece, el cristalino se hace más grueso y la cámara anterior se hará aún más plana

 Esta reducción en el volumen y la profundidad de la cámara anterior
Esta reducción en el volumen y la profundidad de la cámara anterior
es visible en un examen con lámpara de hendidura
En esta situación, la salida todavía puede ser bastante normal. Aunque
el iris está localizado muy cerca de la red trabecular, el drenaje aún es posible
La presión ejercida por el iris sobre el cristalino impide la salida de humor acuoso
Debido a la diferencia de presión, el iris es empujado hacia delante
Resumiendo el mecanismo del bloqueo pupilar
 Una semimidriasis o un engrosamiento del cristalino ocasiona bloqueo del paso de H.A. a través de la pupila, aumentando asi la presión en la cámara posterior que lleva a un desplazamiento del iris y su raíz hacia delante con cierre funcional del ángulo iridocorneal y aumento de la PIO, inflamación intraocular y edema corneal, producéndose así sinequias iridianas anteriores y posteriores que incrementan el bloqueo con mayor aumento de la PIO y cierre orgánico del ángulo
Una semimidriasis o un engrosamiento del cristalino ocasiona bloqueo del paso de H.A. a través de la pupila, aumentando asi la presión en la cámara posterior que lleva a un desplazamiento del iris y su raíz hacia delante con cierre funcional del ángulo iridocorneal y aumento de la PIO, inflamación intraocular y edema corneal, producéndose así sinequias iridianas anteriores y posteriores que incrementan el bloqueo con mayor aumento de la PIO y cierre orgánico del ángulo
Los hechos desencadenantes
- Cuando hay tensión emocional o un susto
- Cuando uno está soñando
La contracción de la pupila es realizada por el músculo esfínter del iris. La dilatación de la pupila es ejecutada por el músculo dilatador del iris. Hay situaciones en las que ambos músculos del iris están activos al mismo tiempo, es decir, trabajan en direcciones opuestas y, por lo tanto, ejercen presión sobre el cristalino y la pupila se mantiene en una posición intermedia (semimidriasis)
Epidemiología
- Factores de Riesgo
– edad: mayores de 50 años
– sexo femenino
– antecedentes: 2-5% con APF
– hipermetropía
– presencia de catarata
– raza (esquimales, asiáticos)
- Prevalencia de ángulo estrecho: 2-5%
- Prevalencia de GPAC: 0.1-0.2%
Cuadro clínico
Síntomas :
- Dolor
- Lagrimeo
- Blefaroespasmo
- Disminución brusca de la AV
- Visión de halos coloreados
- Sensación de ojo duro
- Cefalea
- Náuseas y vómitos
- Respuesta vagal (bradicardia)
Signos :
- Ojo rojo
- Mal reflejo de fondo
- Tyndall (+) en CA
- Sinequias iridianas
- Atrofia del iris y semimidriasis fija
- Catarata
- Ángulo cerrado o sellado
- Alteraciones el polo posterior
- TO ocular muy alta
- Edema corneal
Diagnóstico diferencial
- Otros glaucomas (neovascular, crisis glaucomatociclítica, facolítico)
- Ojos dolorosos y congestionados
- Uveítis anterior aguda con hipertensión ocular secundaria
Secuelas de un cierre angular agudo
- Opacidades lenticulares anteriores
- Atrofia iridiana
- Alteraciones pupilares
- Midriasis irreversible
Tratamiento
- Es necesario el tratamiento de urgencia
- El objetivo principal es quitar al iris de la red trabecular
- Primero bajar la presión del ojo usando fármacos
Médico:
- Tópico (betabloqueadores, simpaticomiméticos, IAC y corticoides)
- Sistémico (manitol, acetazolamida)
Láser : Iridotomía
Si PIO no se controla cirugía: trabeculectomía con o sin antimetabolitos
En algunos casos se va directo a la cirugía