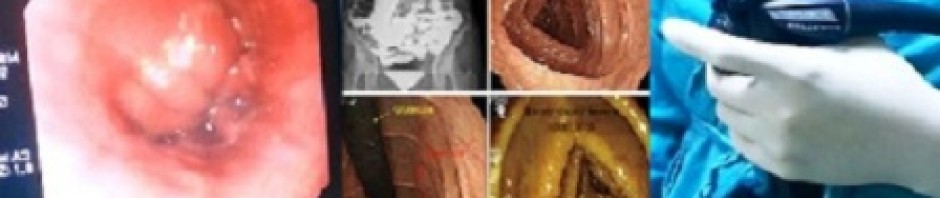
 Recientemente atendimos a una embarazada de 14 semanas de gestación que presentó hematemesis. Fuimos llamados por el obstetra y el cirujano para la realización de una endoscopía de urgencia.
Recientemente atendimos a una embarazada de 14 semanas de gestación que presentó hematemesis. Fuimos llamados por el obstetra y el cirujano para la realización de una endoscopía de urgencia.
Esta es una situación en la que el endoscopista no se ve involucrado con mucha frecuencia, por lo que me motivé a revisar y resumir el tema con los puntos principales que deben guiar nuestra actuación en estas circunstancias.
Hay que considerar que la endoscopia digestiva es un procedimiento riesgoso en la embarazada, debido a que el feto es particularmente sensible a la hipoxia e hipoperfusión en la madre, que pueden conducir al óbito fetal. Ello puede ocurrir si se trabaja con la paciente en decúbito supino (puede pensarse que es la posición más lógica), pues de esta forma el útero grávido comprime la vena cava inferior, lo que causa disminución del flujo sanguíneo hasta el útero y con ello, hipoxia fetal. Entonces, con la embarazada hay que trabajar en posición de decúbito lateral izquierdo.
Por su parte, la sedación excesiva en la madre resulta en hiperventilación o hipotensión. Además de minimizar la administración de los medicamentos anestésicos, es importante que la endoscopía la realice un especialista avezado, con el fin de optimizar el tiempo de duración del procedimiento.
Hay que solicitar la presencia del obstetra y mantener la vigilancia y monitoreo fetal mientras se está instrumentando a la paciente, en dependencia de la edad gestacional y su estado clínico.
La endoscopia alta y la rectosigmoidoscopia son procedimientos considerados como relativamente seguros en las gestantes. La colonoscopia y la CPRE se realizan solo en situaciones excepcionales.
Respecto a la terapéutica endoscópica, los elementos más significativos son los siguientes:
- No utilizar epinefrina para detener la hemorragia ya que produce disminución de la perfusión uterina/fetal. Es un medicamento clase C para su uso en el embarazo y se le han descrito efectos teratógenos.
- No aplicar electrocoagulación monopolar ya que el líquido amniótico transmite la corriente eléctrica y puede causarle daños al feto.
El embarazo en una paciente cirrótica es poco frecuente, pero posible. Ello entraña un riesgo mayor de sangrado por várices esofágicas sobre todo. Si esto ocurre, el equipo que atiende a la paciente debe considerar la intubación endotraqueal si existe riesgo de aspiración o si el sangrado es profuso. También puede tomarse esta medida si hay que trabajar con una paciente con el embarazo avanzado, aunque la hemorragia no sea por causas relacionadas con la hipertensión portal. No se deben utilizar quinolonas, estreptomincina o tetraciclinas en casos que requieran tratamiento con antibióticos (hemorragia varicosa y ascitis).
Se considera un elemento de calidad en la endoscopía en el sangrado reportar en el informe endoscópico la descripción de los estigmas hemorrágicos y utilizar la clasificación de Forrets si la causa es la ulcera péptica. Esto también es válido para las embarazadas que sangran.
Después de revisar estos elementos técnicos, viene el consejo más importante: actuar según el juicio clínico. Sopesar bien la relación riesgo/beneficio. No olvidar que en la mayoría de los casos el sangrado se autolimita, por lo que puede seguirse un periodo de observación estrecha, antes de decidirnos a la endoscopía. En el caso al que me referí, eso fue lo que hicimos: evaluar y esperar. Es posible que haya sangrado por un desgarro de Mallory-Weiss, ya que tuvo vómitos. Las guías de actuación aconsejan diferir, siempre que sea posible, la exploración endoscópica en estos casos.
Algunas fuentes consultadas:
- ASGE Standard of Practice Committee. Guidelines for endoscopy in pregnant and lactating women. Gastrointest Endosc. 2012;76(1):18-24.
- Friedel D, Stavropoulos S, Iqbal S, Cappell MS. Gastrointestinal endoscopy in the pregnant woman. World JGastrointest Endosc. 2014;6(5):156-67.
- Savas N. Gastrointestinal endoscopy in pregnancy. World J Gastroenterol. 2014;20(41):15241-52.